Avez-vous déjà ressenti une boule ou une lourdeur au niveau de l’entrée vaginale à la fin d’une journée de travail ou après une activité physique? Cette nouvelle sensation pourrait être associée avec une descente d’organes, aussi appelée prolapsus. Cette problématique est présente chez 40 % des femmes de plus de 50 ans et 5 à 10% de ces femmes ont une descente d’organes qui est symptomatique et qui descend au-delà de l’entrée vaginale (1).
Qu’est-ce qu’une descente d’organes ?
Une descente d’organes est un terme utilisé en physiothérapie qui signifie qu’il y a une perte ou diminution de soutien fibromusculaire de la paroi vaginale provoquant la descente d’un organe (urètre, vessie, utérus, rectum, intestin) dans la paroi vaginale antérieure, postérieure ou supérieure.
Il y a plusieurs stades de descente d’organes variant d’un grade 1 à 4 selon la sévérité de la descente observée.
La descente de la paroi supportant la vessie est la plus fréquente.
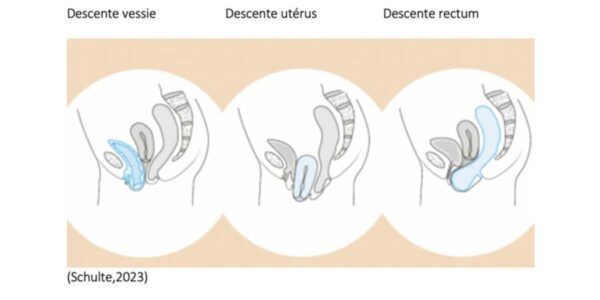
Les causes possibles d’une descente d’organes
Plusieurs causes peuvent influencer l’apparition d’une descente d’organes. En voici quelques exemples :
- La pratique d’activité physique intense (21h/semaine) chez les jeunes femmes serait un facteur lié à l’apparition d’une descente d’organes (Nygaard et al. 2014).
- La présence d’un surpoids peut également favoriser une descente d’organes (Indice de masse corporelle > 25) (Braekken, 2009).
- La présence de constipation chronique ou la poussée récurrente à la selle pourraient également constituer des facteurs de risque (ICI 2017).
- L’accouchement vaginal est aussi un facteur de risque de prolapsus.
Quels sont les symptômes les plus fréquents ?
Le prolapsus peut créer une sensation de lourdeur ou de poids au niveau du vagin ou du rectum, souvent rapportée comme un tampon mal inséré. Les femmes pourraient également observer ou toucher une boule sortant du vagin.
Solutions possibles
Afin de réduire et possiblement d’éliminer cette sensation, une prise en charge en rééducation périnéale et pelvienne incluant des exercices spécifiques à vos besoins est la première étape.
Le rôle de votre physiothérapeute sera de vous aider à diminuer les symptômes, possiblement ralentir la progression de la descente d’organes et d’améliorer votre qualité de vie ainsi que votre fonction. De plus en plus d’études démontrent l’impact positif de la rééducation périnéale pour cette problématique. En effet, selon une étude de Braekken, I.H. 2011, l’entrainement des muscles du plancher pelvien en physiothérapie diminue les symptômes chez 74 % des femmes et diminue l’inconfort chez 67 % des femmes.
Les traitements en physiothérapie auront pour but de :
- Renforcer les muscles du plancher pelvien via des exercices spécifiques afin d’augmenter la force et l’endurance de votre périnée et d’ainsi offrir un ‘’hamac musculaire’’ efficace pour supporter vos organes ;
- Avoir un meilleur contrôle neuromusculaire de votre musculature, c’est-à-dire de savoir contracter et relâcher vos muscles au bon moment.
- Faciliter la gestion de la constipation et de l’évacuation des selles.
- Optimiser votre pression abdominale via une rééducation de vos muscles abdominaux et respiratoires.
- Vous conseiller au niveau des facteurs pouvant influencer la progression du prolapsus ou des symptômes tel que la posture, l’activité physique, etc.
L’utilisation d’un pessaire combiné à l’entrainement du plancher pelvien est aussi un outil efficace afin de réduire les symptômes de la descente d’organe.
Qu’est-ce qu’un pessaire ?
- Le pessaire est un objet en silicone de grade médical que l’on insère à l’intérieur du vagin en physiothérapie sous prescription d’un médecin qui permet de soutenir les parois vaginales lors des descentes d’organes avec ou sans fuites urinaires.
- Les pessaires sont hypo allergènes et n’absorbent ni les sécrétions, ni les odeurs.
- Pour certaines femmes, le pessaire est porté en tout temps, alors que pour d’autres, il est seulement porté lors de certaines périodes ou activités qui exercent une plus grande pression sur les muscles du plancher pelvien comme la course à pied.
- Tout dépendant du modèle de pessaire, les femmes pourront être autonomes dans le retrait du pessaire afin de le nettoyer à une fréquence établie par votre physiothérapeute.
Voici des exemples de pessaire :

Comment savoir si un pessaire pourrait être le traitement pour vous ?
- Prenez un rendez-vous en physiothérapie avec une physiothérapeute ayant une expertise en rééducation périnéale et pelvienne chez la femme.
- Cette physiothérapeute pourra alors évaluer s’il y a présence d’une descente d’organe, si vos muscles sont trop tendus ou s’ils manquent de tonus et s’ils sont assez endurants et forts pour supporter les organes efficacement.
- Après une évaluation, la physiothérapeute pourra vous remettre des conseils et des exercices appropriés à votre condition et répondre à vos questions.
- Si, malgré vos séances de physiothérapie et votre implication dans l’exécution des exercices prescrits, les symptômes demeurent présents, un pessaire pourrait vous être suggéré.
Étapes à suivre lorsque le pessaire est requis :
- Le pessaire doit être prescrit par un médecin qui examinera votre paroi vaginale afin de s’assurer que celle-ci est saine et qu’il n’y a aucune contre-indication à son port. Cette étape peut être réalisée avant ou après la rencontre en physiothérapie qui permettra de sélectionner le pessaire adéquat pour vous.
- La physiothérapeute ayant l’expertise dans l’installation de pessaires pourra choisir celui qui vous convient le mieux. Il existe plusieurs grosseurs ou formes de pessaire permettant d’offrir support et confort à la majorité des femmes.
- Vous effectuerez ensuite des exercices (station debout, squat, sauts au besoin, aller uriner) afin de déterminer si celui-ci reste bien en place et supprime vos symptômes.
- Lorsque vous aurez votre pessaire, des suivis seront planifiés à la clinique à 48h, 1 semaine, 3 mois, 6 mois et ensuite annuellement. Ces rencontres ont pour but de s’assurer que le pessaire est en bon état, qu’il est confortable, qu’il supprime toujours efficacement les symptômes et qu’il n’y a pas d’irritation au niveau de vos parois vaginales. Cette fréquence peut varier si vous n’êtes pas en mesure de le retirer à la maison pour en faire l’entretien.
- Vous aurez également besoin d’un examen annuel avec votre médecin.
En conclusion, la descente d’organe et les pessaires peuvent être mieux compris et gérés grâce à une prise en charge professionnelle et à un suivi attentif.
Si vous avez des questions et souhaitez plus d’information ou que vous voulez prendre rendez-vous, contactez directement notre équipe chez Kinatex Sports Physio.
Références
Milson I. Epidemiology of Urinary (UI) and Faecal (FI) Incontinence and Pelvic Organ Prolapse (POP) in Incontinence, 4rth Edition. P. Abrams, Ingrid E. Nygaard, Janet M. Shaw, Tyler Bardsley, Marlene J. Egger, Lifetime physical activity and pelvic organ prolapse in middle-aged women, American Journal of Obstetrics and Gynecology,Volume 210, Issue 5,2014, Pages 477.e1-477.e12, ISSN 0002-9378. Braekken, I. H., Majida, M., Ellström Engh, M., Holme, I. M., & Bø, K. (2009). Pelvic floor function is independently associated with pelvic organ prolapse.BJOG : an international journal of obstetrics and gynaecology,116(13), 1706–1714. https://doi.org/10.1111/j.1471-0528.2009.02379.x. Abrams,P, Cardozo, L, Wagg, A, Wein, A. (Eds) Incontinence 6th Edition (2017). ICI-ICS. International Continence Society, Bristol UK, ISBN: 978-0956960733. Schulte, B. (2023). Descente d’organes : des solutions existent [Photo]. Pulsations. https://pulsations.hug.ch/




